脳画像ビッグデータ
MRIの技術開発も進み、一人(1回)の計測から得られる情報量や質(S/N比の向上とも言います)は飛躍的に増えました。初期のMRI研究では一人あたり数MBであった画像量は、最新の計測プロトコルだと数百MBになり、前処理解析を含めると(1時間の計測あたり)百GBを超えるようになりました。また、MRI研究の普及により、各施設から得られる脳画像データを集約し、サンプルサイズ(=計測された人数)を増やすことで、解析の幅を広げられるようにもなりました。また、主に解析するPCの進歩により、これまで非常に時間のかかった解析が簡単にできるようになり、新たにわかることも増えてきました。
データサイエンスの分野では、「横に広い」「縦に広い」という言葉があります。「横に広い」とは、一人あたりの情報量が多く、一人から様々な側面でデータが取れていることを表しています。「縦に広い」とは、多くの人から協力を得て、より「精神疾患」とは何か、汎化できる解析ができることを表しています。
脳画像ビッグデータには、この「横に広い」「縦に広い」の組み合わせによって、一つのデータセット単位で解析するようになってきました。MRIの技術開発が日進月歩であるため、この「横に広い」「縦に広い」を両方兼ね揃えるデータセットは不可能です。例えば、最先端の脳画像計測技術を用いた計測ではより「横に広く」なりますが、計測は1日1日の積み重ねのため「縦に広く」することは時間がかかります。一方、一世代前の計測プロトコルでは「横に広く」するには限界がありますが、国内・国際共同研究によって「縦に広く」(具体的には、n=1000以上)することができます。
小池研究室では現在、主に3つのデータセットを用いて研究を進めています。
- AMED国際脳プロジェクトによるCRHD, HARP計測(横に広く、縦はこれから)
- AMED革新脳・脳プロプロジェクトによるSRPB計測(横はほどほど、縦に広い)
- ACMPアジア多施設共同研究(横には狭いが、縦に非常に広い)
いま脳画像研究で問題になっていること
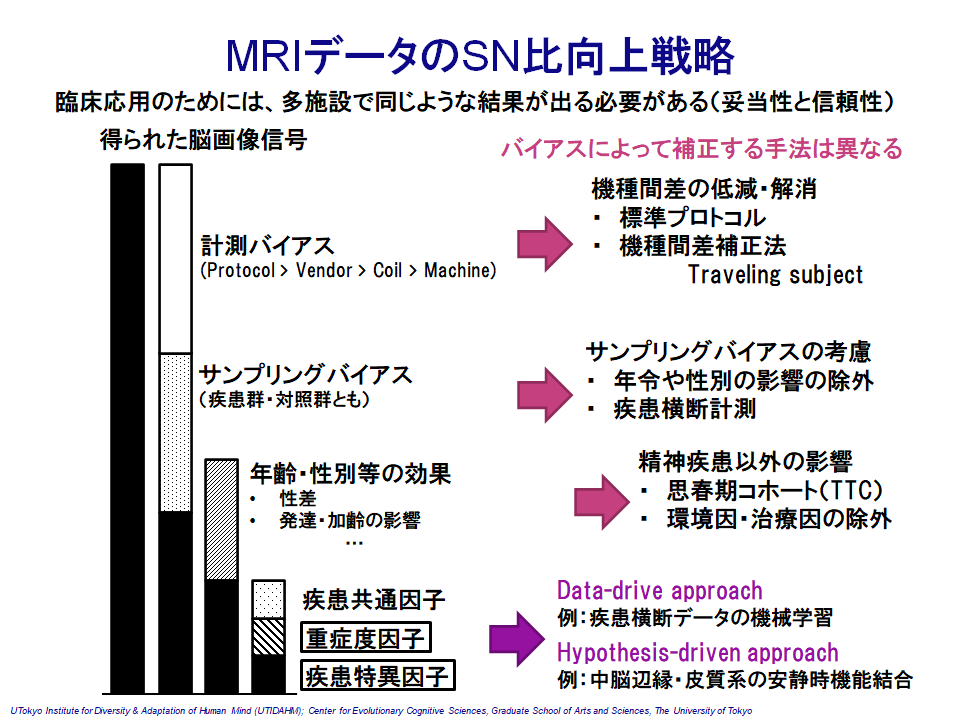
これまで、脳画像研究は一つのMRI機種、一つの計測プロトコルによって行われてきました。なぜかというと、デジカメで撮った東京タワーの写真を思い浮かべてくれれば想像しやすいです。どのデジカメ機種で撮っても、どういった撮り方(=プロトコル)をしても、東京タワーは東京タワーと認識できます。しかし、撮った写真を見比べてみると、解像度、色合いやコントラストが微妙に違うこともわかります。全く同じことがMRI研究にも当てはまります。脳出血や脳梗塞など、脳に大きな異常がみられるものは、脳機種、計測プロトコルに関わらず、標準的な計測法であれば同じように見つけることができます。ただし、精神疾患の場合は脳画像に現れる特徴が非常に小さいため、機種やプロトコルによる違いが相対的に非常に大きくなります。
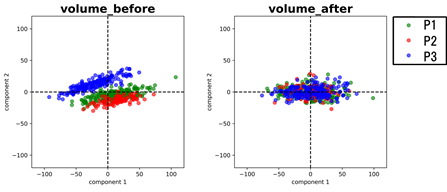
この差を埋めるためにどうすればよいでしょう? まずはMRIデータに含まれる信号を分析する必要があります(図1)。この検討はATRを始めとした国内共同研究で明らかになりました(Yamashita et al. 2019)。この結果から、MRI計測に特有のノイズ(=計測バイアス)と、精神疾患とは関係のない個人差(=サンプリングバイアス)の2つが大きく、その次に精神疾患に関係した信号があることがわかりました。逆に言うと、この2つのバイアスを取り除けば、精神疾患の理解がより深まると言えます(もしかしたら、最初に示した精神疾患脳画像研究での問題点も解決するかもしれません)。計測バイアスを取り除くため、当初は機種間でできるだけ同じプロトコルを採用しようという試みがありました(SRPB/DecNef project)。しかし残念ながら、この試みはほとんどのMRI機種を対象にしたため、限界がありました(一眼レフとスマホのカメラを同じように扱おうとするものでした)。そこでAMED国際脳では、MRI機種を高性能機に限定し、事前に画質が合うように予備計測を繰り返した上で、プロトコルを策定しました(AMED国際脳CRHD, HARP protocol)。そのうえで、Traveling subject法、ComBat法など、様々な機種間差補正技術を検証し、ようやく多施設共同研究を存分に行える体制が取れるようになりました(図2では、補正法の前後で、脳画像データがうまく混じり合っている(=機種間差がなくなっている)ことを示しています)。
脳画像ビッグデータを用いた精神疾患・精神症状の原因解明
さまざまなノイズが解決したとしても、精神疾患の解明にはまだ多くの問題が残されています。これまでの精神疾患研究はある疾患群とそれに年齢・性別を合わせた健常コントロール群による比較がほとんどでした。しかし近年の研究では、ある精神疾患と別の精神疾患に共通の因子が多いことがわかりました(これは遺伝子研究にも同様のことが言えます)。つまり、精神疾患にはある共通の因子と、特定の精神疾患に特有の因子があります。ここを分離することで、精神疾患に共通した治療法、特定の精神疾患に効果のある治療法の開発が期待できます。
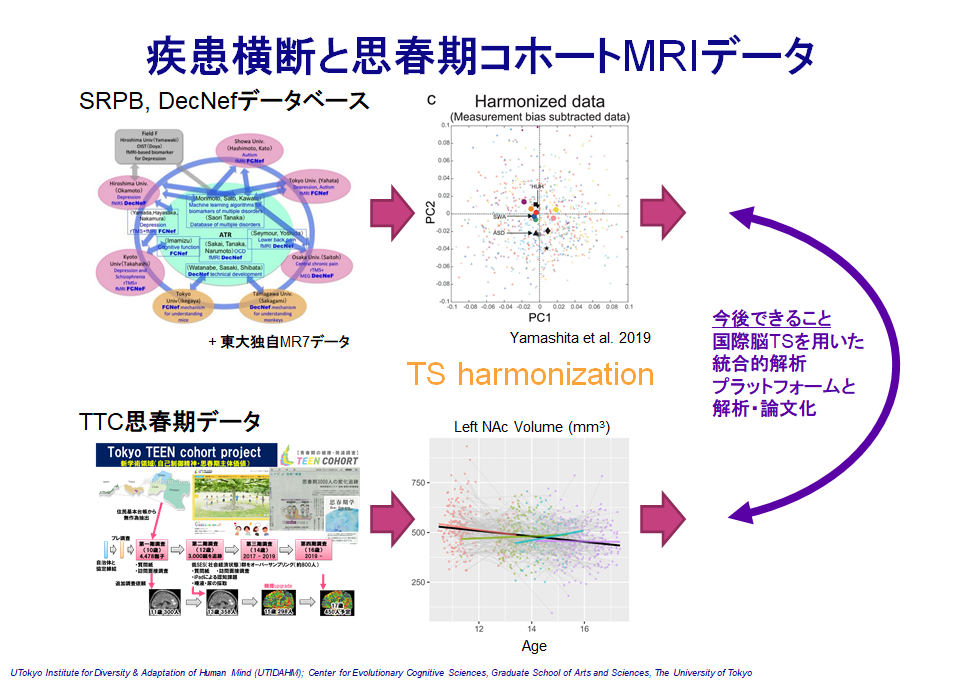
精神疾患の75%は思春期に発症することがわかっており、思春期での精神症状の形成に関する脳基盤を明らかにすることは非常に重要です。小池研究室ではこの問題をTokyo TEEN Cohortにおける脳画像研究によって明らかにしようと考えています。現在行っていることは、これまで構築してきた国内共同研究による複数の精神疾患脳画像データと、Tokyo TEEN Cohort MRIデータの組み合わせによって、精神疾患病態と精神症状形成を結びつけることです(図3)。この研究によって、精神疾患にみられる脳特徴が思春期発達の中でいつ見られるのか、どういった要因によってその特徴が加速/減速するのか、明らかにしたいと考えています。
年齢、性別、認知機能、服薬量、重症度、脳活動:複雑な関係
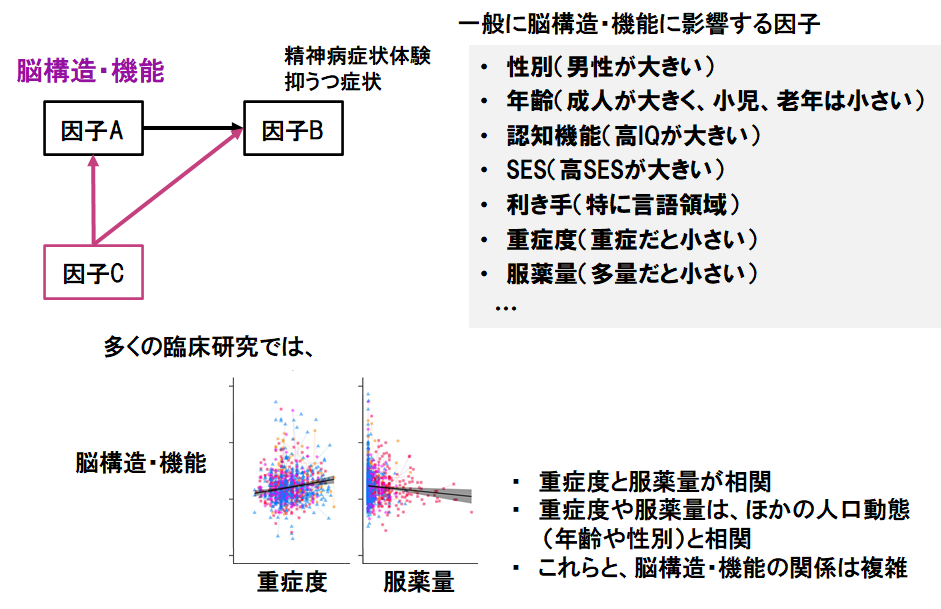
一般に、脳画像で得られる脳構造や機能指標は、年齢や性別の影響を受けます。ほかにも様々な影響を受けますが、臨床研究の多くでは、疾患群で脳活動(もしくは脳体積など、以下脳活動で統一して記載します)が小さい、重症なほど脳活動が小さい、などとして捉えられてきました(図4)。そして精神疾患の治療薬は脳活動を下げると考えられています。しかし実際の臨床現場では、重症な人ほど治療薬の量が多く、また発症年齢が若いと重症になりやすいなど、これらの関係は複雑です。
これまで脳画像研究は、ケース・コントロール研究が主体で、参加人数も数十人と限られたものでした。脳画像研究の普及により、何百人から得たデータが解析できるようになり、年齢や性別、重症度や服薬量の複雑な関係を解きながら、脳活動との関連を見る必要があります。近赤外線スペクトロスコピィ研究では、簡便に計測できる利点を生かしてこの問題を解くことができ (doi: 10.1017/S0033291720004742)、現在MRI研究にも応用しています。
脳画像ビッグデータを用いた精神疾患バイオマーカーの開発
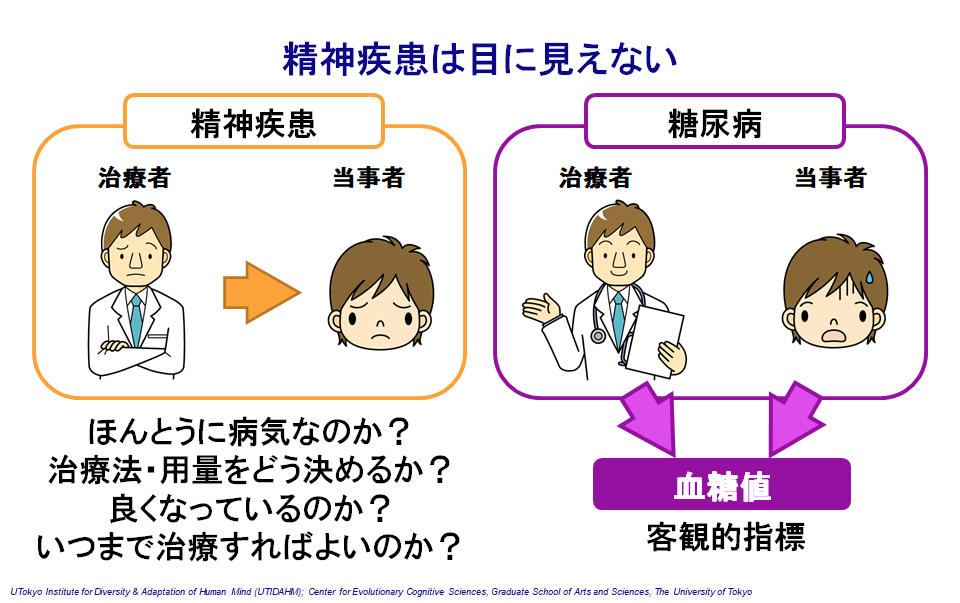
もう一つの目的は精神疾患バイオマーカーの開発です。精神疾患はこれまで、精神科医や心理士の面接による評価に頼っていたため、患者さんとの間で不信感が生まれることがありました(図5)。糖尿病や高血圧などの身体疾患は、血糖値や血圧と言った客観的指標があるため、患者さんとその値を共有でき、治療目標にすることができます。精神疾患のバイオマーカーとして以下の物があると良いと考えています。
- 診断や重症度がわかる
- 有効な治療方法や治療効果がわかる
- 今後の見通し(重症化や回復)がわかる
これらを見つけるために有効な戦略が機械学習や深層学習といったAI技術です。これには「縦に広い」データが必須でしたが、これまでの多施設共同研究では機種間差を補正する技術が未熟だったためできませんでした。しかし、機種間差補正技術により、今後の解析によるバイオマーカー開発が期待できます。
今後行う予定の研究プロジェクト
令和2年度に新たに始まったJST MOONSHOT「複雑臓器制御系の数理的包括理解と超早期精密医療への挑戦」では、日本有数のAI研究者、遺伝子学研究者と共同して、精神疾患の予防を目標にした研究を行います。小池研究室ではそのために、精神疾患の脳画像と遺伝子を組み合わせた新たなデータセットを構築し、遺伝子×脳発達×精神症状の関係を明らかにしたいと考えています。
主な共同研究機関
- AMED 戦略的国際脳科学研究推進プログラム(国際脳, Brain/MINDS Beyond)
- AMED 革新的技術による脳機能ネットワークの全容解明プロジェクト(革新脳, Brain/MINDS)
- Asia Consortium on MRI studies in Psychosis
- ATR脳情報通信総合研究所 数理知能研究室
- Psychiatry Neuroimaging Laboratory, Harvard Medical School
- Universitäre Psychiatrische Dienste (UPD), University of Bern
- 九州大学大学院医学研究院 精神病態医学
- 名古屋大学大学院医学系研究科 精神医学・精神生物学・発達老年精神医学・親と子どもの心療学・精神医療学(寄附講座)
- 国立研究開発法人日本医療研究開発機構(AMED)
- 国立精神・神経医療研究センター 脳病態統合イメージングセンター
- 国立精神・神経医療研究センター精神保健研究所 精神疾患病態研究部
- 国際脳 ヒト脳MRI研究ポータルサイト
- 慶応義塾大学医学部 精神・神経科学教室
- 慶応義塾大学医学部生理学教室 岡野研
- 日本学術振興会/文部科学省
- 昭和大学 発達障害医療研究所
- 東京大学医学部附属病院 精神神経科
- 東京大学医学部附属病院 脳神経外科
- 東京大学国際高等研究所 ニューロインテリジェンス国際研究機構 (WPI IRCN, International Research Center for Neurointelligence)
- 東京大学大学院医学系研究科 こころの発達医学分野
- 熊本大学大学院生命科学研究部 分子脳科学分野
- 理化学研究所生命機能科学研究センター 脳コネクトミクスイメージング研究チーム